インプラント
インプラント治療は,虫歯や根の破折、歯周病、怪我等で歯を失ってしまった際にチタン製のスクリュー型の人工歯根を顎の骨に埋め込み、その上に人工の歯を作っていく治療です。
入れ歯に比べて、動かないことでしっかり噛めますし、お口の中での違和感はありません。ブリッジに比べて、お隣の歯を削らずに歯を作ることができ、また、お隣の歯に負担をかけることもありません。
非常に丈夫で、咬みごこちや舌で触った感覚も自分の歯に限りなく近い治療法です。
日本で臨床応用されるようになってから、約30年になりますが、日本のみならず世界中で行われている歯牙補綴方法です。
但し、すべての患者さんに応用できるとは限りません。患者さんの顎の状態、歯肉、噛み合わせ等を十分に把握し、御相談した上で行う事で、長期にわたっての安定的結果を導き出す方法でもあります。
また、保険適応治療ができないため自費負担となります。治療法、費用などは口腔内を精査させて頂いた上でコンサルテーションさせて頂きます。
【インプラント治療に不安をお持ちの方】
インプラント手術の際に不安を抱えている方も多いと思います。
ご希望であれば、麻酔学会認定医が静脈内鎮静法を行っています。
■静脈内鎮静法
静脈内鎮静法とは、手術前に点滴により睡眠薬を滴下し、心地よい眠りについて頂いている間にインプラント等の手術をする方法です。
手術後、眠りから覚めると手術は終わっており、時間の経過やつらさを感じないのが特徴的です。
DGZI
ドイツ口腔インプラント学会認定医 吉江 稔
麻酔学会認定医 吉江 誠
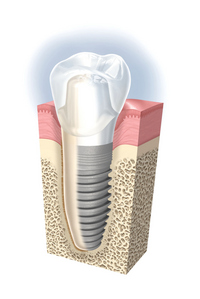
当医院のインプラント治療に対する基本方針は、
1.まず、歯を失わないように最善の努力をする。
2.それでも、残念ながら歯の保存をあきらめなくてはならない場合、
3.インプラントが全ての解決法と決して考えず、
4.他の歯の状態、全身状態、骨の状態、歯肉の状態、患者さんの求めている事、患者さんの理解度、等を必要な検査を行い精査、把握した上で、ブリッジ、入れ歯、自家歯牙移植、矯正など他の方法も広い視野の中で検討し、
5.インプラント治療が、第一選択となった場合にのみ行うものとする。
となっています。この方針は、私がインプラント治療を始めた1994年からずっと、そしてこれからも変わることのないものです。
あえて、近年の巷の「インプラント至高主義」?に対して、なびくことなく、ぶれずに守っていきます。
なぜならば、それは、治療とは、患者さんの幸せのためにあり、また、それには患者さんの安全の確保が極めて重要だからです。
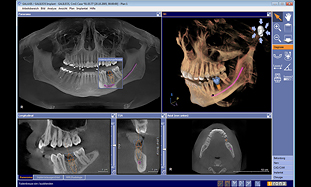
インプラントプランニング
医院内に設置されている「ガリレオスCT]の撮影後、そのデータはインプラントシミュレーションソフトに直接、迅速に転送されます。
シミュレーションソフト上で顎の骨の状態(骨の幅、高さ、ボリューム、神経までの距離、副鼻腔までの距離、副鼻腔内の状態、他の歯の状態 etc.)を三次元で精密検査した後、
インプラントプランニング画面上で、インプラント埋入を行うポジションを決め、インプラントデータベースから最適なモデルを選択し、インプラントの位置、角度の調整を行います。
この時、下歯槽神経、切歯管神経、副鼻腔等、解剖学的構造との関係を再度安全確認を行います。インプラントの結果も当然重要ですが、安全性はそれに勝りますので。
複数本のインプラントの場合は、個々に並行してこの作業を行います。噛み合わせも考慮し、顎の最適なポジションにインプラントがあるかどうかを様々な視点から確認をします。
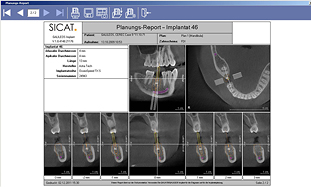
インプラントレポート
インプラントプランニングが決定した後、カウンセリングルームでカウンセリングの時にシミュレーションの結果を患者さんにご報告させて頂き、レポートをお持ち帰り頂きます。
このレポートには、これから行うインプラントの種類、ポジション、状態、が3次元で表示されています。
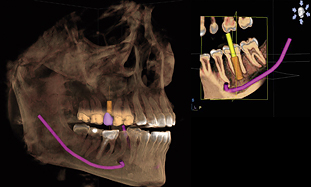
3Dレンダリング
シミュレーションソフト上にXYZ軸の断面で正確に表示された骨の上でプランニングされたインプラントは、
3Dレンダリングで立体に統合・表示されます。
この時、インプラントのみでなく他の歯、神経の走行状態も同時に広い範囲で表示されますので、インプラント手術に際してイメージを作るのにも非常に重要です。
レンダリングは必要に応じ、スライスで表示することも可能です。
右上の側切に差し歯が入ってましたが、無理な力と長年の使用によって歯根が割れてしまった症例です。
CT検査により骨の状態も良く、お隣の天然歯を削ることに疑問もあり、患者さんと相談の上でインプラントが第一選択となりました。
割れた歯根を抜歯し、同日インプラントを埋入しました。

インプラント埋入後3カ月の写真です。(待機期間中は仮歯を装着しています。)
インプラントと骨がしっかり結合している事を「オステル」という装置を使い、音波で調べます。

インプラントに仮歯を装着し、歯肉の再生を促します。
自然な歯肉ができました。
(写真がハレーションしていて見づらくてすみません。)

右上の側切歯(犬歯の右隣)
最終のセラミッククラウンがインプラント上に装着されました。
十分な自然感が得られています。
左上の中切歯、歯根が破折してしまった症例です。
抜歯後、応急の仮歯が両隣りに接着剤で付けてあります。
CT検査により骨の状態も良く、両隣の完全天然歯を削ることに問題があり、患者さんの希望も相まって、相談の上でインプラントが第一選択となりました。

インプラント埋入3カ月後です。
綺麗で自然な歯を作る為に歯肉を形づくります。
インプラントと骨の結合も十分かつ確実でした。

インプラント上にジルコニアでできた支台を装着します。
審美性が重要な部位のインプラントの支台は、近年ジルコニアのCAD/CAM アバットメントを用います。金属のものと比べて強度も十分な上、歯肉を黒ずませることがありません。

左の中切歯
インプラント上にジルコニアアバットメントとセラミッククラウンが装着されました。
左右の歯の、歯肉の自然感に注目してください。歯を作るだけでなく、歯肉も自然に回復できました。
重要なのは、術前診断に基づいたインプラントのポジションです。(詳細は、医院で。)
前歯に入っていた3本分の古いブリッジの根が虫歯でダメになってしまった症例です。
ブリッジの支台の歯は、ひどく感染し真っ黒になってしまっています。さすがにこれは保存不能です。

ダメになってしまった歯を抜歯し、同日にインプラントを埋入しました。
3本の歯を作る為に2本のインプラントを埋入し、仮歯を入れて3カ月後です。
歯肉の形も出来上がり非常に良好です。

インプラントの上に3本のブリッジを装着しました。
入れ歯に比べて違和感もなく、発音、咀嚼に障害も全く出ませんでした。
使い心地も良好、見た目も自然な感じで作ることができました。
右下、奥歯、第一大臼歯1本欠損症例です。
抜歯後の治癒回復良好。

局所麻酔をし、インプラントを1本埋入し、ヒーリングアバットメントを装着。
開けた歯肉を縫合して手術終了。
ここまで約45分。

インプラント埋入手術3カ月後
インプラントが骨としっかり結合している事を、オステルという装置で確認してから
プラチナゴールドでできたキャストトウアバットメントを装着します。奥歯の支台は強度優先ですのでプラチナゴールドです。

アバットメントの上にセラミッククラウンを装着しました。
歯肉とも調和し、良好です。
第二小臼歯と第一大臼歯は、咀嚼の80%を担っている大事な歯です。きちんと修復することで、しっかり噛めるようになります。
メタボリックシンドロームなどの様々な病気の予防にもとても大切なことです。

側方観です。
適切な噛み合わせは、インプラント、近隣の歯の長持ちに大きく影響します。
セラミックもしくはゴールドで修復することが必要です。
プラスチック(硬質レジン)など廉価な修復材料では、長期安定性は得られません。くれぐれも、安物買いのなんとやらにならないように・・・。
左下、第二小臼歯欠損症例です。
前医にて部分入れ歯を作ってもらったが、しばらくすると手前の歯が痛くなってきたとの事で来院なさいました。
診断すると、部分入れ歯のバネの負担から手前の小臼歯が少しグラグラしていました。
これ以上負担をかけ続けると、結果手前のもう一本も失うことになるので、インプラントによる修復を行い、手前の歯を負担から解放することにしました。

インプラント埋入3カ月後
歯肉の状態も極めて安定的です。
綺麗な歯肉です。

インプラント上にジルコニアの支台を立てて、セラミッククラウンを装着しました。
歯肉、噛み合わせ、お隣の歯などとすべて調和がとれて、快適な状態です。
手前の歯は、負担から解放され、グラグラも痛みも完全になくなりました。
右下臼歯部3本欠損症例です。
術前の状態は、顎の骨の幅が狭くインプラントができるか懸念されましたが、
CTなど事前精査で治療計画をきちんと立てました。

インプラント埋入時に『スプリットクレスト法』と『オーギュメータ』を用いて骨の幅を十分に広げて、インプラントを確実に支えることができるようにしました。
3本のインプラントを埋入し、3カ月経過した写真です。

3本のインプラントに、3本のセラミッククラウンをスクリュー固定式で装着しました。
スクリュー固定式のクラウンは、メンテナンス時や小さな部分修復などの時にクラウンを壊すことなく、ネジを緩めるだけで簡単に着脱できる、患者さんとインプラントに優しい方法です。
当医院では臼歯2本欠損以上は、基本的にスクリュー固定式を用いています。

側方面観です。
良く食べれるようになったと喜んで頂いてます。
左下、2本欠損症例
比較的条件の良好な症例です。十分に骨もあり、幅、高さも問題ありません。

2本のインプラントを埋入し、3か月経過後です。
骨との結合良好。
歯肉も安定しています。

スクリュー固定式で2本のセラミッククラウンを装着しました。
部分入れ歯からインプラントに変えた感想は、「意識しなくても何でも食べれる。ガタつかない。天然の歯とほとんど変わらない。」
左下、奥歯、2本欠損症例

2本のインプラントを埋入後3カ月です。
手術時間は45分位でした。
痛み、腫れもほとんどなく、それほど苦痛を伴うものではありません。

スクリュー固定式でセラミッククラウンを装着しました。

上の奥歯も近日インプラント予定です。
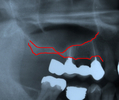
上顎の歯肉、骨の上には副鼻腔(上顎洞)が存在します。
副鼻腔までの骨の高さは個人差が非常に大きく、時にインプラントを困難にします。
既存の骨の高さが6mm以上あればインプラントを行う時に簡単な骨造成術(ソケットリフト)を行えばいいのですが、
骨が6mmを切って非常に少ない時には、サイナスリフト術を必要とします。
サイナスリフトの概念は、副鼻腔の側面から副鼻腔にアクセスし、上顎洞粘膜のシュナイダー膜をゆっくり優しく剥離、挙上します。
挙上されたシュナイダー膜と骨の間に「骨造成材」のβTCPの顆粒を添入。
顆粒が出てこないように吸収性コラーゲン膜で穴をふさぎ、歯肉を縫合して終了。
術後6カ月から1年待ちますとインプラントを埋入するのに十分な骨の高さ、容積が確保できます。
サイナスリフトとインプラント埋入の手術のタイミング、組み合わせは、症例によって異なります。詳しくは診療室でご相談ください。

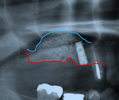
サイナスリフト術の術後です。
副鼻腔の中に見える白い粒々が、骨造成材のβTCPです。
βTCPは6ヶ月から1年で自分の骨に変わります。
この症例では、前方の1本のインプラントをサイナスリフトと同時に埋入しました。
後方にもう2本インプラントを埋入する予定で、6ヶ月待ちます。
サイナスリフトは、上顎にインプラントをするにあたっての必須手術ではありません。骨が極めて少なく、インプラント埋入が困難な症例に対応する引き出しの一つです。
他にも骨を造成する方法は幾つかあります。症例によって様々な引き出しを使い分けます。安全と成功のために・・・。

















